Hospital de Historias
¡Bienvenidos a Hospital de Historias!
En este blog están recogidas diversas enfermedades, por desgracia habituales hoy en día, como son: el cáncer de mama, cáncer de próstata, cáncer de piel, cáncer de pulmón, cáncer de estómago, cáncer de hígado, cáncer de páncreas y leucemia, y también enfermedades relacionadas con la sangre, como son la anemia y la hemofilia Aprenderemos aquí en que consisten y sus posibles tratamientos, relacionando también a personajes reconocidos tanto de la actualidad como de la historia.
Espero que lo disfrutéis y aprendáis algo nuevo.
viernes, 22 de junio de 2012
Lipdub Hospital Seattle
Un grupo de niños con leucemia dirigidos por un chico de 22 años, han rodado recientemente este fantástico lipdub que algunos puede que les haga llorar, pero es digno de ver.
viernes, 23 de marzo de 2012
Aplasia medular
 Es la desaparición de las células encargadas de la producción de sangre en la médula ósea. Aparece una disminución de los hematíes, de los leucocitos y de las plaquetas en sangre periférica.
Es la desaparición de las células encargadas de la producción de sangre en la médula ósea. Aparece una disminución de los hematíes, de los leucocitos y de las plaquetas en sangre periférica.Puede ser total si afecta a las células anteriores o parcial si sólo afecta a una o dos líneas celulares.
CAUSAS
Con frecuencia la causa no se puede identificar, son los casos conocidos como idiopáticos.
Esta es una enfermedad adquirida y en su desarrollo se implican diversos agentes como:
- Infecciones, sobre todo virales.
- Fármacos.
- Agentes tóxicos ambientales.
Si afecta a la producción de eritrocitos, los síntomas son los siguientes:
- Anemia.
- Astenia.
- Dolores de cabeza.
- Palpitaciones.
- Vértigos.
- Calambres.
Si afecta a las plaquetas aparecerán Hemorragias que pueden ser leves como una epistaxis o que pueden comprometer la vida del paciente como una una hemorragia cerebral.
DIAGNÓSTICO Y TRATAMIENTO:
 Se diagnostica mediante el hemograma, y se observa una disminución en el número de hematíes, de leucocitos y/o plaquetas. Después se realiza una biopsia de la médula ósea.
Se diagnostica mediante el hemograma, y se observa una disminución en el número de hematíes, de leucocitos y/o plaquetas. Después se realiza una biopsia de la médula ósea.Para tratarla, lo principal es corregir la anemia o cualquiera de los síntomas. Dependiendo de la gravedad de la aplasia, y de la persona afectada se dirigirá un tratamiento u otro. Si la aplasia es muy severa, tendriamos que recurrir a un transplante de médula ósea, para lo cual es muy difícil encontrar donantes. Mientras no se encuentre un donante adecuado se debe administrar corticoides, ciclosporina A...entre algunas otras cosas.
martes, 15 de noviembre de 2011
Diabetes Mellitus.
Es un conjunto de transtornos metabólicos que afecta a diferentes órganos y tejidos. Es una enfermedad crónica que se caracteriza por niveles altos de glucosa en sangre (hiperglucemia).
TIPOS:
Hay diversos tipos, pero los más comunes son:
La Diabetes puede ser causada por muy poca producción de insulina (hormona producida por el páncreas que controla el azúcar en sangre), resistencia a esta o ambas.
SIGNOS Y SÍNTOMAS:

Sin embargo, la DM Tipo II se desarrolla lentamente y aunque se tengan niveles altos de glucemia, esta es asintomática.
Hay signos y síntomas menos frecuentes en la Diabetes no tratada como son:
Medición única o continua (hasta 2 veces) de la concentración de glucosa en el plasma.
El diagnóstico se establece cuando:
TRATAMIENTO:
Para esta enfermedad no existe cura, es crónica. Su tratamiento consiste en medicamentos, dieta y ejercicio para controlar el azúcar en la sangre y prevenir síntomas y problemas.
FACTORES DE RIESGO Y PREVENCIÓN:
TIPOS:
Hay diversos tipos, pero los más comunes son:
- Diabetes Mellitus Tipo I : déficit absoluto de insulina, Puede ocurrir a cualquier edad. La causa exacta se desconoce y se necesitan inyecciones diarias de insulina.
- Diabetes Mellitus Tipo II: esta es la más frecuente. Normalmente se diagnostica en edad adulta, pero debido a los elevados índices de sobrepeso en los jóvenes, se está detectando antes.
- Diabetes Gestacional: resistencia temporal a la insulina durante el embarazo. Su importancia radica en que la diabetes gestacional aumenta el riesgo de diversas complicaciones obstétricas: sufrimiento fetal, partos por cesárea, macrosomía y problemas neonatales entre otros.
- Tipo 3A: defecto genético en las células beta.
- Tipo 3B: resistencia a la insulina determinada genéticamente.
- Tipo 3C: enfermedades del páncreas.
- Tipo 3D: enfermedades por efectos hormonales.
- Tipo 3E: causada por compuestos químicos o por fármacos.
La Diabetes puede ser causada por muy poca producción de insulina (hormona producida por el páncreas que controla el azúcar en sangre), resistencia a esta o ambas.
SIGNOS Y SÍNTOMAS:

- Visión borrosa.
- Sed excesiva.
- Fatiga.
- Micción frecuente.
- Hambre.
- Pérdida de peso.
Sin embargo, la DM Tipo II se desarrolla lentamente y aunque se tengan niveles altos de glucemia, esta es asintomática.
Hay signos y síntomas menos frecuentes en la Diabetes no tratada como son:
- Debilidad.
- Irritabilidad.
- Mal aliento.
- Hormigueo o adormecimiento en pies y manos.
- Piel seca.
- Heridas cicatrizan lentamente.
Medición única o continua (hasta 2 veces) de la concentración de glucosa en el plasma.
El diagnóstico se establece cuando:
- Nivel de glucemia igual o mayor a 200mg/dL
- Glucemia plasmática en ayunas (de al menos 8 horas) es mayor o igual a 126 mg/dL.
- La glucemia a las 2 hroas de la sobre carga oral de glucosa es igual o mayor a 200 mg/dL. La sobre carga oral de glucosa debe realizarse dando 75gr de glucosa anhidra disueltos en agua.
TRATAMIENTO:
Para esta enfermedad no existe cura, es crónica. Su tratamiento consiste en medicamentos, dieta y ejercicio para controlar el azúcar en la sangre y prevenir síntomas y problemas.
FACTORES DE RIESGO Y PREVENCIÓN:
- Antecedentes familiares.
- Sedentarismo.
- Peso excesivo.
- Dieta deficiente.
- Raza/etnia ( afroamericanos, hispanoamericanos e indígenas americanos tienen altos índices de diabetes).
jueves, 7 de julio de 2011
Primeros auxilios en fracturas.
 Lo primero es examinar las vías respiratorias el ritmo cardíaco con la víctima inmóvil y calmada.
Lo primero es examinar las vías respiratorias el ritmo cardíaco con la víctima inmóvil y calmada.Si la piel presenta ruptura , tratar de inmediato para prevenir una infección. Cubrir a continuación con apósitos estériles.
Se debe inmovilizar el área por encima y por debajo del hueso lesionado para colocar un cabestrillo o para entablillar.
Para disminuir el dolor y la hinchazón se deben aplicar compresas con hielo.
martes, 5 de julio de 2011
Fracturas. Síntomas,complicaciones y sistemas de inmovilización.
No tenía pensado tratar en este blog el tema de las fracturas, pero como estoy pasando por una, ¡Allá vamos!
Las fracturas podemos dividirlas también según su localización , puesto que los huesos largos se pueden dividir anatómicamente en 3 partes: la diáfisis que es la zona más extensa, la zona media, ; la epífisis, en dos extremos más gruesos en los que se encuentran las superficies articulares del hueso; la metáfisis que son pequeñas zonas rectangulares comprendidas entre la epífisis y la diáfisis, sobre ellas se encuentra el cartílago de crecimiento de los niños. Por ello dividimos las fracturas según su localización en:
 Cada fractura tiene sus características especiales, ya que dependen de la localización y el mecanismo de producción entre otros. Los signos y síntomas son los siguientes:
Cada fractura tiene sus características especiales, ya que dependen de la localización y el mecanismo de producción entre otros. Los signos y síntomas son los siguientes:
Las fracturas pueden tener diversas complicaciones por su localización, por inmovilización y por riesgo de infección. Las principales complicaciones son:
Los más comunes son:
Las fracturas podemos dividirlas también según su localización , puesto que los huesos largos se pueden dividir anatómicamente en 3 partes: la diáfisis que es la zona más extensa, la zona media, ; la epífisis, en dos extremos más gruesos en los que se encuentran las superficies articulares del hueso; la metáfisis que son pequeñas zonas rectangulares comprendidas entre la epífisis y la diáfisis, sobre ellas se encuentra el cartílago de crecimiento de los niños. Por ello dividimos las fracturas según su localización en:
- Epifisarias.
- Diafisarias.
- Metafisarias.
 Cada fractura tiene sus características especiales, ya que dependen de la localización y el mecanismo de producción entre otros. Los signos y síntomas son los siguientes:
Cada fractura tiene sus características especiales, ya que dependen de la localización y el mecanismo de producción entre otros. Los signos y síntomas son los siguientes:- Dolor.
- Impotencia funcional.
- Deformación.
- Pérdida de los ejes.
- Hematoma: por lesión de los vasos que irrigan el hueso y los tejidos adyacentes.
- Movimiento anormal.
- Crepito óseo.
- Hemorragia.
Las fracturas pueden tener diversas complicaciones por su localización, por inmovilización y por riesgo de infección. Las principales complicaciones son:
- Shock traumático.
- Lesiones neurológicas.
- Lesiones vasculares.
- Fracturas expuesta, que tiene riesgo de infección.
Los más comunes son:
- Férula: esta se emplea en la inmovilización de fracturas de hueso largo. Si la fractura es en la pierna se inmovilizan la rodilla y el tobillo, si es en el antebrazo se inmovilizan la muñeca y el codo y si es en el brazo se inmovilizan el hombro y el codo.
- Cabestrillo: se emplea para la inmovilización de cualquier tipo de fractura del miembro superior. Se puede improvisar con un trapo largo, una venda corriente o algo similar, hay que tener en cuenta que la mano quede lo mas elevada posible para reducir la posibilidad de movimiento.
 |
| Cabestrillo. |
lunes, 4 de julio de 2011
Fracturas.
Fractura es la pérdida de continuidad en un hueso largo o la alteración de la forma original en hueso corto. Se producen cuando el hueso se ve sometido a esfuerzos mayores de los que puede soportar. Las fracturas se pueden producir por golpes directos, fuerzas aplastantes o movimientos de torsión entre otras.
Existen varios tipos:
Existen varios tipos:
- Conminuta: Cuando existen más de dos fragmentos, hay múltiples líneas de fractura.
- Transversales: la línea de fractura es perpendicular al eje longitudinal del hueso.
- Oblicuas: la línea de fractura forma un ángulo mayor o menor de 90 grados con el eje longitudinal del hueso.
- Longitudinal o Espiroidea: la línea de fractura sigue el eje longitudinal del hueso.
- En "Tallo verde": el hueso está incurvado y en su parte convexa se observa una línea de fractura que no llega a afectar a todo el hueso.
- Fractura caña bambú o en torus: aparecen en zonas de unión metafiso-diafisarias.
domingo, 8 de mayo de 2011
Atlas integral del cerebro humano.
El pasado mes de abril, El Allen Institute for Brain SciencE (Estados Unidos), ha lanzado el "Allen Human Brain Atlas", el que es el primer mapa del cerebro humano que integra tanto la anatomía como la genómica del cerebro.
Hace posible determinar con precisión en qué parte del cerebro actúa una droga, así como el control de la eficiencia de algunas terapias.
Esperemos que lo sigan mejorando, ya que es una gran herramienta de aprendizaje que podría ayudar a mejorar muchos tratamientos.
Lo podemos encontrar en internet, y por el momento, su acceso es gratuito.
Aquí os dejo el enlace: http://human.brain-map.org/
Hace posible determinar con precisión en qué parte del cerebro actúa una droga, así como el control de la eficiencia de algunas terapias.
Esperemos que lo sigan mejorando, ya que es una gran herramienta de aprendizaje que podría ayudar a mejorar muchos tratamientos.
Lo podemos encontrar en internet, y por el momento, su acceso es gratuito.
Aquí os dejo el enlace: http://human.brain-map.org/
jueves, 10 de febrero de 2011
domingo, 23 de enero de 2011
La medicina en el mundo cinematográfico.
Hay diversas películas que recogen el día a día de enfermos con diversas patologías. La visualización de ellas nos puede mostrar como es convivir con cáncer, enfermedades terminales o por ejemplo Alzehimer, entre otras.
Aquí vamos a tratar algunas de las películas que pueden resultar de interés, son las siguientes:
Aquí vamos a tratar algunas de las películas que pueden resultar de interés, son las siguientes:
- El milagro de Ana Sullivan (Arture Penn, 1962): Trata la historia de una joven ciega y sordomuda sin tratamiento ni educación hasta los 14 años a la que Ana Sullivan le enseña a comunicarse.
- Mi vida (Bruce Joel Rubin, 1994): Diagnóstico de un tumor cerebral sin tratamiento en un hombre joven felizmente casado esperando a su primer hijo, este no acepta el diagnóstico y está convencido de poder curarse.
- El doctor (Randa Haines, 1991): Historia de un cirujano frío y eminente que enferma de cáncer y comienza a ver todo de manera distinta.
- Planta 4º (Antonio Mercero, 2003): Se basa en unos adolescentes con cáncer a los que se les ha amputado una pierna y están ingresados en la planta de traumatología de un hospital.
- El aceite de Lorenzo (George Miller, 1993): Está basada en una historia real, la de un niño con una enfermedad neurológica rara, poco común denominada Adrenoleucodistrofia.
- ¿Y tú quién eres? (Antonio Mercero, 2007) Se estrenó un 21 de septiembre, Día Mundial del Alzehimer y trata exactamente esta enfermedad.
- Mi vida sin mí (Isabel Coixet, 2003): Abarca el tema de la enfermedad terminal.
- La escafandra y la mariposa (Julian Schnabel, 2007): Trata la vida de un hombre que tras sufrir un accidente cerebrovascular, el cuerpo se le queda paralizado por completo, pero sus facultades mentales están intactas., a esto se le denomina Síndrome de bloqueo interno. Su forma de comunicación era con el parpadeo de su ojo izquierdo,y pese a estas trabas fue capaz de escribir un libro.
- León y Olvido ( Xavier Bermúdez, 2005): Abarca el Síndrome de Down introduciéndolo en la historia de dos hermanos huérfanos. El hermano pequeño padece esta enfermedad y la hermana, que es mayor tiene que salir adelante para mantenerlo y cuidarlo ella sola.
- Yo soy Sam ( Jessie Nelson, 2001): Trata la paternidad de un discapacitado psíquico con una hija pequeña a su cargo y con un coeficiente intelectual de un niño de 7 años.
- Los chicos no lloran (Kimberly Pierce, 1999) y Beautiful boxer (Ekachai Uekrongtham, 2004): Estas dos películas están centradas en el transtorno de identidad sexual. En la primera la protagonista, una chica de 20 años elige ser chico y en la segunda, el protagonista es un famoso boxeador tailandés que mantiene su lucha por convertirse en mujer.
- La naranja mecánica (Stanley Kubrick, 1971):Alex, el protagonista de esta película es un joven cuyas pasiones son la música de Beethoven y la violencia extrema. Se centra en el control de la conducta humana.
- Magnolias de acero (Herbert Ross, 1989) Abarca el tema de la diabetes mellitus, tema poco tratado en films cintematográficos.
- Philadelphia (Jonathan Demme, 1993). Trata el tema del SIDA desde la vida de un prestigioso abogado al que cuando se le diagnosticó esta enfermedad lo despiden del bufete.
Etiquetas:
ALZEHIMER,
CELEBRIDADES CON CÁNCER,
CINE,
CONTROL CONDUCTA,
DIABETES MELLITUS,
ENFERMEDADES TERMINALES,
TRANSTORNOS IDENTIDAD SEXUAL.
jueves, 13 de enero de 2011
Hospital de historias.
Hospital de historias.
Aquí os dejo todos los contenidos de mi blog como una presentación para quien lo prefiera ver de este modo.
View more presentations from sibilagalega.
miércoles, 12 de enero de 2011
Enfermos conocidos que han padecido o padecen Anemia o Hemofilia:
Hoy en día, todos estamos expuestos a padecer cualquiera de estas enfermedades, en esta entrada trataremos a famosos que han padecido alguna de estas dos.
- ANEMIA: Esta alteración de los componentes de la sangre la han padecido artistas como Madonna, Brittany Murphy, la cual murió recientemente, o el futbolista Wesley Sneijder.
- HEMOFILIA: Las primeras referencias de lo que pudo haberse tratado de hemofilia en seres humanos se atribuyen a escritos judíos del siglo II A.C. Una reglamentación del patriarca judío Rabbi Judah eximía al tercer hijo de una mujer de ser circuncidado si dos de sus hermanos mayores habían muerto o sufrido grandes hemorragias después de su circuncisión. El Rabí Simón ben Gamaliel hizo una excepción con un niño porque los hijos de sus tres tías maternas habían muerto después de efectuada la misma. Con el paso del tiempo se dan más referencias a esta enfermedad y se le adjudicaron distintos nombres como Hemorrea o Idiosincrasia hemorrágica, entre otras, hasta que fue denominada con el nombre de Hemofilia.
Es una historia interesante la de esta familia, y en ella aparecen reflejadas más enfermedades, como la que padecía la madre del pequeño zar o el mismo Rasputín.
Un libro interesante para tratar personajes históricos con algún tipo de transtorno es "Locos de la Historia", de Alejandra Vallejo-Nágera.
lunes, 10 de enero de 2011
Hemofilia.
Se trata de una enfermedad genética recesiva que está relacionada con el cromosoma X, es por ello una enfermedad ligada al sexo, en este caso la transmiten mujeres portadoras y la padecen los hombres, para entenderlo mejor, observen la imagen:
La hemofilia es un transtorno poco común en el cual la sangre no coagula con normalidad. Suele ocurrir en hombres. Se caracteriza por la aparición de hemorragias internas y externas debido a la deficiencia parcial de una proteína de las 13 encargadas de activar el proceso de coagulación, a estas 13 proteínas se las denomina factores de coagulación.
Distinguimos tres tipos de Hemofilia, las más comunes son la A y la B:
- Hemofilia A: Por déficit del factor VIII de coagulación.
- Hemofilia B: Por déficit del factor IX de coagulación.
- Hemofilia C: Por déficit de factor XI.
Las personas que tienen hemofilia pueden sangrar mucho tiempo después de una lesión o un accidente. También pueden sangrar por las rodillas, tobillos y codos. La hemorragia en las articulaciones provoca dolor y, cuando no se trata, puede conducir a artritis. Las hemorragias cerebrales constituyen una complicación muy seria de la hemofilia y requieren tratamiento de emergencia.
DIAGNÓSTICO:
El diagnóstico del tipo de hemofilia y del grado de gravedad de la misma se lleva a cabo mediante la historia clínica y análisis de sangre para la medición de los niveles de los distintos factores.
TRATAMIENTO:
No hay en la actualidad ningún tratamiento curativo disponible y lo que se hace es corregir la tendencia hemorrágica administrando el factor de coagulación que falta o que está disminuido. Existen enormes expectativas de tratamiento mediante terapia génica.
Os dejo un enlace aquí de CÓMO CONVIVIR CON LA HEMOFILIA.
viernes, 31 de diciembre de 2010
Anemia.
DIAGNÓSTICO:
Como los síntomas de la anemia realmente son muy confundibles con los de otras enfermedades habituales de hoy en día, normalmente se diagnostica esta enfermedad al realizar pruebas para el diagnóstico de otras.
Lo primero es llevar a cabo un examen médico acompañado de la historia clínica. A continuación se realiza un hemograma completo en el que se determinan el hematocrito y la hemoglobina.
Otras pruebas a realizar son, entre algunas otras, la electroforesis de hemoglobina, el recuento de reticulocitos y pruebas para determinar las concentraciones de hierro en la sangre y en el cuerpo.
TRATAMIENTO:
El tratamiento de la anemia depende del tipo, la causa y la gravedad de la enfermedad. Los tratamientos pueden consistir en cambios en la alimentación, suplementos nutricionales, medicinas o procedimientos.
Si la anemia es grave se pueden necesitar otros procedimientos para tratarla entre los que se encuentran las transfusiones de sangre y los transplantes de células madre y médula ósea o incluso cirugía.
Como los síntomas de la anemia realmente son muy confundibles con los de otras enfermedades habituales de hoy en día, normalmente se diagnostica esta enfermedad al realizar pruebas para el diagnóstico de otras.
Lo primero es llevar a cabo un examen médico acompañado de la historia clínica. A continuación se realiza un hemograma completo en el que se determinan el hematocrito y la hemoglobina.
Otras pruebas a realizar son, entre algunas otras, la electroforesis de hemoglobina, el recuento de reticulocitos y pruebas para determinar las concentraciones de hierro en la sangre y en el cuerpo.
TRATAMIENTO:
El tratamiento de la anemia depende del tipo, la causa y la gravedad de la enfermedad. Los tratamientos pueden consistir en cambios en la alimentación, suplementos nutricionales, medicinas o procedimientos.
Si la anemia es grave se pueden necesitar otros procedimientos para tratarla entre los que se encuentran las transfusiones de sangre y los transplantes de células madre y médula ósea o incluso cirugía.
jueves, 30 de diciembre de 2010
Anemia.
La anemia es una enfermedad debida a una alteración en la composición sanguínea, concretamente por una disminución de glóbulos rojos que condiciona una concentración baja de hemoglobina. Los rangos de normalidad varían dependiendo de factores ambientales y geográficos, también del sexo.
Se considera crónica si dura más de 5 meses.
Puede ser debida a varias causas que se relacionan con variaciones de forma y tamaño de los glóbulos rojos. El tamaño viene determinado por el Volumen Corpuscular Medio(VCM) y permite clasificar las anemias en:
Se considera crónica si dura más de 5 meses.
Puede ser debida a varias causas que se relacionan con variaciones de forma y tamaño de los glóbulos rojos. El tamaño viene determinado por el Volumen Corpuscular Medio(VCM) y permite clasificar las anemias en:
- Microcítica (VCM<80fl): la más común es la anemia ferropénica por falta de hierro en la alimentación o absorción deficiente del mismo por parte del cuerpo..
- Normocítica (VCM80-100fl): Son anemias hemolíticas como la talasemia. Anemia secundaria a enfermedad crónica, sangrado agudo y aplasia medular.
- Macrocítica: (VCM>100fl): pueden ser hematológicas o no hematológicas. Glóbulos rojos más grandes de lo normal por deficiencia de vitamina B12, defciencia de ácido fólico y también por alcoholemia o leucemia.
SÍNTOMAS:
La anemia produce en el organismo una serie de transtornos de tipo general que no coinciden con una enfermedad concreta y que pueden ser los siguientes:
- Cansancio.
- Disminución del deseo sexual.
- Manifestaciones cardio-circulatorias.
- Palpitaciones.
- Fatiga tras el esfuerzo.
- Tensión baja.
- Inflamación tobillos.
- Mareos.
- Vértigo.
- Somnolencia.
- Dolor de cabeza.
- Alteraciones menstruales.
- Caída cabello.
- Piel fría y húmeda.
- Disminución del volumen de orina.
lunes, 20 de diciembre de 2010
Enfermedades Hematológicas.
Con el término de enfermedades hematológicas nos referimos a alteraciones, que pueden ser hereditarias o adquiridas, de los componentes sólidos de la sangre como son los glóbulos rojo, que llevan el oxígeno a todo el organismo, los glóbulos blancos, que luchan contra infecciones, y las plaquetas, que trabajan en la formación de coágulos. Estas alteraciones pueden ser cancerosas como las leucemias y los linfomas, y no cancerosas como la anemia, la hemofilia y problemas de coagulación entre otros.
Como vimos anteriormente, estas células sanguíneas indispensables se desarrollan en la médula ósea a partir de las células hematopoyéticas.
Alguna de estas alteraciones las trataremos en entradas posteriores.
Como vimos anteriormente, estas células sanguíneas indispensables se desarrollan en la médula ósea a partir de las células hematopoyéticas.
Alguna de estas alteraciones las trataremos en entradas posteriores.
martes, 14 de diciembre de 2010
Enfermos Célebres.
El cáncer no es una enfermedad del siglo XX, se remonta a tiempos lejanos,ya que por ejemplo, los egipcios ya conocían el cáncer de mama,aunque no lo denominaban así. En la actualidad y debido al ritmo de vida que llevamos con respecto al medio ambiente y a los hábitos de vida poco saludables, se ha incrementado el porcentaje de personas con cáncer, sobre todo debido a la contaminación, exposición a radiaciones, consumo de tabaco, vida sedentaria y una dieta poco equilibrada.
Todos estamos expuestos a padecer cualquier enfermedad, algunos ya de forma genética, por lo que es importante prevenirla teniendo en cuenta los factores de riesgo. Pero esto también afecta o afectó a personajes reconocidos de nuestro mundo. Nombraremos a continuación algunos casos, diferenciándolos según el tipo de cáncer que sea:
Todos estamos expuestos a padecer cualquier enfermedad, algunos ya de forma genética, por lo que es importante prevenirla teniendo en cuenta los factores de riesgo. Pero esto también afecta o afectó a personajes reconocidos de nuestro mundo. Nombraremos a continuación algunos casos, diferenciándolos según el tipo de cáncer que sea:
- Mama y Próstata: En el cáncer de mama ponemos como ejemplos a Kylie Minogue, artista reconocida que actualmente se encuentra con el cáncer en remisión y Cynthia Nixon conocida por su papel en la serie "Sexo en Nueva York"; En cuanto al cáncer de próstata,Nelson Mandela es un ejemplo, y otro es Robert de Niro.
- Piel: Bob Marley un personaje reconocido mundialmente por fomentar la paz y la música reggae murió de cáncer, a la edad de 36 años,el cual se dice que se inició en un melanoma en el dedo de un pie, pero esta se extendió a cerebro, pulmones(hay quien dice que el origen de su cáncer era pulmonar),hígado y estómago. Otro fue John McCain , candidato republicano en EEUU, se le diagnosticó un melanoma maligno en el brazo izquierdo, y otro en el rostro, los cuales superó.
- Pulmón:Dos personajes conocidos como son, Walt Disney y Lance Amstrong padecieron esta enfermedad. Lance Amstrong, ciclista estadounidense que padeció esta enfermedad y la superó, ganando a continuación siete Tours de Francia consecutivos; Walt Disney murió de cáncer de pulmón en 1996, le dio un paro cardíaco.
- Páncreas: Luciano Pavarotti que fue un gran tenor perdió su lucha contra el cáncer cuando creía que iba a recuperarse. También el actor Patrick Swayze conocido por sus papeles en "Dirty Dancing" y "Gosth" entre otras películas fue diagnosticado de este cáncer en una etapa avanzada y no logró superarlo.
- Colon: El tenor español Plácido Domingo fue sometido a cirugía y a día de hoy va a volver a los escenarios a sus 69 años de edad.
- Hígado:La actriz Farrah Fawcet falleció a causa de un cáncer colorrectal propagó al hígado.
- Leucemia: Esta enfermedad difícil de diagnosticar la padeció Marie Curie, primera persona en recibir dos premios noveles y primera mujer profesora en la Universidad de París, la elevada exposición a radiaciones fue lo que le provocó la leucemia, enfermedad que la llevo a la muerte tras haberse quedado ciega previamente.
viernes, 10 de diciembre de 2010
Leucemia.
La leucemia es un grupo de enfermedades malignas de la médula ósea que provoca un aumento incontrolado de leucocitos(glóbulos blancos) en esta, aunque también a ciertas proliferaciones malignas de glóbulos rojos se les incluyen entre las leucemias (eritroleucemia).
Existen cuatro tipos distintos de leucemia denominados en función del tipo de glóbulos blancos al que afectan y de la velocidad de progresión:
Dependiendo de la velocidad:
Existen cuatro tipos distintos de leucemia denominados en función del tipo de glóbulos blancos al que afectan y de la velocidad de progresión:
Dependiendo de la velocidad:
- Agudas: progresan rápidamente.
- Crónicas: se desarrollan de forma lenta.
- Linfáticas: afectan a los linfocitos.
- Mieloides: afectan a los mielocitos.
CAUSAS:
Las causas de la leucemia se desconocen y está demostrado que no es hereditario o contagioso.
La mayoría de las veces se presenta en niños previamente sanos. Como se trata de una proliferación de células inmaduras y anormales en la sangre, a la leucemia se le considera un cáncer hematológico("cáncer de la sangre").
Hay ciertos factores de riesgo que pueden incrementar las posibilidades de padecer esta enfermedad :
SÍNTOMAS:
Los síntomas son inespecíficos y similares a los de muchas otras enfermedades frecuentes. Estos se hacen progresivamente más intensos y persistentes. Son los siguientes:
Es difícil lograr el diagnóstico de la leucemia cuando esta está en sus inicios, ya que sus primeros síntomas son parecidas a los de otras enfermedades típicas.
La leucemia se diagnostica mediante la evaluación de muestras de sangre y médula ósea bajo el microscopio. Se sospecha la presencia de leucemia cuando las pruebas sanguíneas muestran una gran cantidad de células blancas anormales y pocas células rojas.
Se solicitan biopsias de la médula ósea (hueso), muestras de los nódulos linfáticos para examinarlos en el microscopio y también muestras de líquido cefalorraquídeo, que es el líquido que protege el cerebro.
TRATAMIENTO:
En los últimos años se realizaron avances muy importantes en el tratamiento de las leucemias, aunque todavía queda mucho que recorrer. El tratamiento más frecuente es la quimioterapia aunque el tratamiento depende del tipo de leucemia que se padezca. Los tratamientos son:
- Radiaciones, en exposiciones altas.
- Condiciones genéticas como padecer Síndrome de Down.
- Exposición a químicos como el benceno y también debido a la quimioterapia y radioterapia en el tratamiento de otros tipos de cáncer.
- Algunos virus producen leucemia en animales y posiblemente también en el hombre porque pueden cambiar la dotación genética de una célula.
SÍNTOMAS:
Los síntomas son inespecíficos y similares a los de muchas otras enfermedades frecuentes. Estos se hacen progresivamente más intensos y persistentes. Son los siguientes:
- Debilidad y cansancio crónico.
- Palidez debido a la menor producción de las células rojas de la sangre, lo que produce padecer anemia.
- Fiebre alta o infecciones debido a la falta de defensas.
- Sangrados que tardan más en detenerse debido a la disminución de plaquetas.
- Aparición de hematomas cutáneos con facilidad. A veces aparecen hemorragias nasales,bucales o rectales que son leves, pero también hemorragias cerebrales, las cuales si que son graves.
- Dolor de huesos y articulaciones, más frecuente en niños.
- Aumento del tamaño de ganglios linfáticos, bazo y/o hígado.
Es difícil lograr el diagnóstico de la leucemia cuando esta está en sus inicios, ya que sus primeros síntomas son parecidas a los de otras enfermedades típicas.
La leucemia se diagnostica mediante la evaluación de muestras de sangre y médula ósea bajo el microscopio. Se sospecha la presencia de leucemia cuando las pruebas sanguíneas muestran una gran cantidad de células blancas anormales y pocas células rojas.
Se solicitan biopsias de la médula ósea (hueso), muestras de los nódulos linfáticos para examinarlos en el microscopio y también muestras de líquido cefalorraquídeo, que es el líquido que protege el cerebro.
TRATAMIENTO:
En los últimos años se realizaron avances muy importantes en el tratamiento de las leucemias, aunque todavía queda mucho que recorrer. El tratamiento más frecuente es la quimioterapia aunque el tratamiento depende del tipo de leucemia que se padezca. Los tratamientos son:
- Quimioterapia: su objetivo es matar células cancerosas. En ocasiones también se utiliza combinada con la radioterapia. La quimioterapia consta de 3 etapas: inducción a la remisión, consolidación y mantenimiento.
- Transplante médula ósea. Permite administrar la quimioterapia a dosis altas y aumentar la oportunidad de cura. Da buenos resultados en pacientes jóvenes con leucemia aguda en remisión.
- Inmunoterapia con interferón: El interferón es una proteína que se produce en nuestro cuerpo en condiciones normales y tiene efectos contra el cáncer. Se suele emplear en la leucemia mieloide crónica.
martes, 7 de diciembre de 2010
Médula ósea.
La médula ósea es un tipo de tejido que se encuentra en el interior de los huesos largos, vértebras, costillas, esternón, huesos del cráneo, cintura escapular y pelvis. No es lo mismo que médula espinal, que es un término diferente, tiene funciones distintas la médula ósea, la espinal se encuentra en la columna y transmite los impulsos nerviosos hacia todo el cuerpo.
Hay dos tipos de médula ósea, la roja y la amarilla.
Hay dos tipos de médula ósea, la roja y la amarilla.
 |
| HEMATOPOYESIS. |
- ROJA: tejido esponjoso de los huesos planos, la que tiene función hematopoyética, es decir, contiene células inmaduras llamadas células madre que pueden desarrollarse hasta ser glóbulos rojos (transportan oxígeno), glóbulos blancos (combaten infecciones) y plaquetas (ayudan a coagular a la sangre).
- AMARILLA: es tejido adiposo y se localiza en los canales medulares de los huesos largos.
sábado, 4 de diciembre de 2010
Cáncer Hígado.
Es un tipo de cáncer que actúa sobre el hígado de dos formas: tumor primario, que se origina en el hígado y es bastante agresivo; metástasis, procedente de otros órganos. Los que con más frecuencia se metastatizan en el hígado son: de los tumores abdominales, los de colon, estómago y páncreas y de los tumores no abdominales los de mama y pulmón.
El cáncer primario de hígado puede ser de distintos tipos:
El riesgo incrementa con la edad y también si se poseen antecedentes familiares, en este cáncer ser hombre multiplica las probabilidades. Haber padecido cirrosis, hepatitis B o C y hematocromatosis, entre algunas otras, también incrementa el riesgo. Ingerir aflatoxinas en la dieta es un factor de riesgo de esta enfermedad y de algunas otras relacionadas.
SÍNTOMAS:
Es frecuente que en estadios iniciales no dé síntomas, solo a medida que el tumor crece y la enfermedad se extiende comienzan a aparecer, algunos de ellos son:

Las pruebas para diagnosticar este cáncer son las siguientes:
A día de hoy estos tumores solo tienen cura si se detectan en fases muy iniciales de la enfermedad. Las opciones dependen del tipo de tumor y su estadio.
El cáncer primario de hígado puede ser de distintos tipos:
- Hepatocarcinoma: en las células propias del hígado, los hepatocitos. Representa el 73% de los cánceres hepáticos.
- Colangiocarcinoma: comienza en los conductos biliares del hígado y suponen alrededor del 13% de los cánceres de este órgano. Este es más frecuente que se presente según avanza la edad.
- Angiosarcomas: es un tipo de tumor raro que comienza en los vasos sanguíneos.
- Hepatoblastoma: cáncer infantil que puede afectar a menores de 4 años.
El riesgo incrementa con la edad y también si se poseen antecedentes familiares, en este cáncer ser hombre multiplica las probabilidades. Haber padecido cirrosis, hepatitis B o C y hematocromatosis, entre algunas otras, también incrementa el riesgo. Ingerir aflatoxinas en la dieta es un factor de riesgo de esta enfermedad y de algunas otras relacionadas.
SÍNTOMAS:
Es frecuente que en estadios iniciales no dé síntomas, solo a medida que el tumor crece y la enfermedad se extiende comienzan a aparecer, algunos de ellos son:

- Dolor en zona superior del abdomen
- Pérdida de peso.
- Falta de apetito.
- Debilidad.
- Náuseas y vómitos.
- Ictericia.
Las pruebas para diagnosticar este cáncer son las siguientes:
- Examen físico y análisis de sangre, este último en busca de alfa-fetoproteínas, cuyos niveles elevados pueden indicar la presencia de tumor en el hígado, entre otras cosas.
- Ecografía. Prueba más utilizada para el estudio inicial del hígado.
- Escáner o TAC abdominal: Prueba de mayor valor para establecer el diagnóstico y el tratamiento.
- Ultrasonidos.
- Resonancia Magnética.
- Biopsia.
A día de hoy estos tumores solo tienen cura si se detectan en fases muy iniciales de la enfermedad. Las opciones dependen del tipo de tumor y su estadio.
- Si es operable: los tumores se pueden extirpar con cirugía, llamada hepatectomía. Puede que sea necesario extirpar una porción del hígado o incluso pensar en hacer un transplante.
- Si es inoperable: Esto pasa si las células anormales ya han se han extendido a otras zonas, aunque en ocasiones aunque no hayan salido del hígado tampoco se puede operar, por ejemplo si el paciente presenta cirrosis. Las opciones de tratamiento en este caso son: ablación por radiofrecuencia, inyección percutánea de etanol, criocirugía, infusión aterial hepática, quimioembolización, hepatectomía total con transplante.
- Si está avanzado: Cuando afecta a ambos lados del hígado o ya se ha extendido a otras partes del organismo. Los pacientes reciben tratamiento paliativo, ya que este no tiene cura. Se emplea quimioterapia, aunque también se está empezando a usar la radioterapia.
- Si es recurrente: Reaparece aún siendo extirpado completamente. En estos casos se puede volver a someter al paciente a cirugía, o bien recibir una combinación de tratamientos como quimioterapia y radioterapia.
jueves, 2 de diciembre de 2010
Hígado.
El hígado es la víscera más grande del organismo y se sitúa en su mayor parte en el hipocondrio derecho y epigastrio, llegando al hipocondrio izquierdo. Posee dos caras, la diafragmática y la visceral, esta última en la parte inferior.
Desempeña múltiples funciones únicas y vitales como la síntesis de proteínas plasmáticas, la función de desintoxicación, almacena vitaminas y glucógeno, entre muchas otras. Es el responsable de eliminar de la sangre las sustancias que pueden resultar nocivas para el organismo, transformándolas en otras inocuas.
miércoles, 1 de diciembre de 2010
Cáncer Estomacal.
 EL cáncer de estómago también llamado cáncer gástrico, se refiere al crecimiento anormal de células cancerosas en el tejido de revestimiento y la pared del estómago.
EL cáncer de estómago también llamado cáncer gástrico, se refiere al crecimiento anormal de células cancerosas en el tejido de revestimiento y la pared del estómago.A veces el cáncer puede encontrarse en el estómago mucho tiempo y crecer antes de que cause síntomas, ya que en etapas tempranas no los muestra.
FACTORES DE RIESGO, CAUSAS:
Las causas de esta enfermedad son varias, aunque aún queda mucho por descubrir, pero los factores que incrementan el riesgo son: el consumo de tabaco y los antecedentes familiares, haber padecido inflamaciones estomacales, gastritis crónica o tener una infección por Helycobacter pylori, esta bacteria se encuentra en el estómago habitualmente.
SÍNTOMAS:
Como ya vimos antes, los síntomas son frecuentes en estadios avanzados y entre los más comunes se encuentran los siguientes:
- Náuseas y vómitos.
- Sensación de llenado excesivo del estómago aunque haya comido poco.
- Pérdida peso sin causa aparente.
- Dolor abdominal.
- Indigestión.
- Vómito con sangre.
- Ascitis (acumulación de líquido en el estómago).
- Ictericia.
Para encontrar la causa de los síntomas se comienza con la historia clínica y con un examen físico. A continuación se llevan a cabo las siguientes pruebas:
- Recuento sanguíneo completo.
- Examen coprológico: para ver si hay sangre en las heces.
- Examen gastroscópico.
- Endoscopia.
- Estudio radiológico gastroduodenal.
- Biopsia.
TRATAMIENTO:
Dependiendo del estadio en el que se encuentre hay varias posibilidades de tratamiento:
- Cirugía: Para extraer el tumor como la Gastrectomía subtotal en la que solo se extirpa una zona del estómago o la Gastrectomía total en la que se extirpa el órgano al completo y se realiza una conexión entre el esófago y el intestino. Aunque también se puede emplear cirugía como tratamiento paliativo para mejorar la calidad de vida del paciente si esta enfermedad no tiene cura.
- Quimioterapia
- Radioterapia
- Terapia biológica o inmunoterapia.
Estómago.
 Es la porción más dilatada del tubo digestivo y tiene forma de J. Situado entre el esófago abdominal y el intestino delgado, está en las regiones del abdomen, epigástrica, umbilical e hipocondrio izquierdo. El estómago se divide en 4 regiones: cardias, fundus gástrico, cuerpo gástrico y porción pilórica.
Es la porción más dilatada del tubo digestivo y tiene forma de J. Situado entre el esófago abdominal y el intestino delgado, está en las regiones del abdomen, epigástrica, umbilical e hipocondrio izquierdo. El estómago se divide en 4 regiones: cardias, fundus gástrico, cuerpo gástrico y porción pilórica.Funcionalmente podría describirse como un reservorio temporal del bolo alimenticio deglutido hasta que se procede a su tránsito intestinal. En el los alimentos se descomponen.
martes, 30 de noviembre de 2010
Cáncer Páncreas.
Es una enfermedad que ocupa el quinto puesto de mortalidad por cáncer en el mundo. Es uno de los tumores más difíciles de diagnosticar dado que los síntoma suelen aparecer en etapas avanzadas de la enfermedad. El 95% de los cánceres de páncreas afectan a las células encargadas de la elaboración de los jugos digestivos.
Es muy importante distinguir el tipo, ya que cada uno tiene diversas causas, síntomas, diágnosticos y tratamientos.
 Los adenocarcinomas son las formas más habituales de cáncer de páncreas exocrino, constituyen la mayoría de los tumores de este órgano. Afectan a células encargadas de la elaboración de los jugos digestivos y se localizan frecuentemente en la zona de la cabeza pancreática.
Los adenocarcinomas son las formas más habituales de cáncer de páncreas exocrino, constituyen la mayoría de los tumores de este órgano. Afectan a células encargadas de la elaboración de los jugos digestivos y se localizan frecuentemente en la zona de la cabeza pancreática.
Los de páncreas endocrino son más raros y comienzan en las células que producen insulina y otras hormonas. Cada uno recibe su nombre según el tipo de célula productora de la hormona en que se generan, como los insulinomas o los galucogonomas entre otros.
CAUSAS Y FACTORES DE RIESGO:
El consumo de tabaco y dietas poco saludables ayudan a incrementar el riesgo de padecer esta enfermedad así como tener una edad avanzada, el riesgo aumenta a partir de los 50 años y la mayoría de los pacientes tienen entre 60 y 80 años cuando son diagnosticados. También la exposición intensa a ciertos productos químicos.
Es más común en personas diabéticas o que han sufrido pancreatitis crónica o inflamación persistente del páncreas.
Como en la mayoría de las enfermedades, el factor genético es un factor determinante.
SÍNTOMAS:
En la fase inicial de la enfermedad, el cáncer de páncreas puede no llegar a producir ningún tipo de síntoma.
Dependiendo de la localización del tumor los síntomas pueden variar aunque generalmente son síntomas inespecíficos como:
Lo primero es realizar una historia clínica y una exploración física adecuada. A continuación un análisis de sangre para valorar el estado general de salud.
Entre las principales pruebas diagnósticas:
TRATAMIENTO:
Se emplean las 4 clases de tratamiento habitual en este tipo de enfermedades.
Es muy importante distinguir el tipo, ya que cada uno tiene diversas causas, síntomas, diágnosticos y tratamientos.
 Los adenocarcinomas son las formas más habituales de cáncer de páncreas exocrino, constituyen la mayoría de los tumores de este órgano. Afectan a células encargadas de la elaboración de los jugos digestivos y se localizan frecuentemente en la zona de la cabeza pancreática.
Los adenocarcinomas son las formas más habituales de cáncer de páncreas exocrino, constituyen la mayoría de los tumores de este órgano. Afectan a células encargadas de la elaboración de los jugos digestivos y se localizan frecuentemente en la zona de la cabeza pancreática.Los de páncreas endocrino son más raros y comienzan en las células que producen insulina y otras hormonas. Cada uno recibe su nombre según el tipo de célula productora de la hormona en que se generan, como los insulinomas o los galucogonomas entre otros.
CAUSAS Y FACTORES DE RIESGO:
El consumo de tabaco y dietas poco saludables ayudan a incrementar el riesgo de padecer esta enfermedad así como tener una edad avanzada, el riesgo aumenta a partir de los 50 años y la mayoría de los pacientes tienen entre 60 y 80 años cuando son diagnosticados. También la exposición intensa a ciertos productos químicos.
Es más común en personas diabéticas o que han sufrido pancreatitis crónica o inflamación persistente del páncreas.
Como en la mayoría de las enfermedades, el factor genético es un factor determinante.
SÍNTOMAS:
En la fase inicial de la enfermedad, el cáncer de páncreas puede no llegar a producir ningún tipo de síntoma.
Dependiendo de la localización del tumor los síntomas pueden variar aunque generalmente son síntomas inespecíficos como:
- Pérdida de peso acompañada de anorexia, diarrea y astenia.
- Dolor en el epigastrio que puede extenderse hacia la espalda.
- Ictericia.
- Diabetes mellitus.
- Náuseas y vómitos.
- Obstrucción del conducto biliar cuando está localizado el tumor en la cabeza del páncreas como el síntoma anterior.
Lo primero es realizar una historia clínica y una exploración física adecuada. A continuación un análisis de sangre para valorar el estado general de salud.
Entre las principales pruebas diagnósticas:
- Ecografía o prueba de ultrasonido.
- TAC.
- Resonancia Magnética.
- Colangiopancreatografía retrógada endoscópica.
- Biopsia.
- Coloangiografía transhepática percutánea.
- Cirugía.
TRATAMIENTO:
Se emplean las 4 clases de tratamiento habitual en este tipo de enfermedades.
- Cirugía para extraer el tumor. Se puede llevar a cabo por medio de las siguientes operaciones: Operación de Whipple, Pancreatectomía total, Pancreatectomía distal y Desvío biliar.
- Radioterapia.
- Quimioterapia.
- Terapia biológica.
Páncreas.
El páncreas es un órgano que segrega enzimas digestivas que pasan al intestino delgado. Estas enzimas ayudan en la rotura de carbohidratos, lípidos, proteínas y ácido nucleico en el quimo. Tiene dos funciones, la endocrina y la exocrina. La primera función es la encargada de producir y segregar dos hormonas importantes, entre otras, la insulina y el glucagón, a partir de unas estructuras llamadas islotes de Langerhans. La función exocrina consiste en la producción del jugo pancreático que se vuelca a la segunda porción del duodeno a través de los conductos excretores, además regula el metabolismo de las grasas.
El páncreas ocupa la pared posterior del abdomen desde el duodeno por la derecha, al bazo en la izquierda. El bazo es retroperineal excepto una pequeña porción de la cola, y está formado por la cabeza, el proceso unciforme, el cuello, el cuerpo y la cola.
El páncreas ocupa la pared posterior del abdomen desde el duodeno por la derecha, al bazo en la izquierda. El bazo es retroperineal excepto una pequeña porción de la cola, y está formado por la cabeza, el proceso unciforme, el cuello, el cuerpo y la cola.
lunes, 29 de noviembre de 2010
Cáncer de Vejiga.
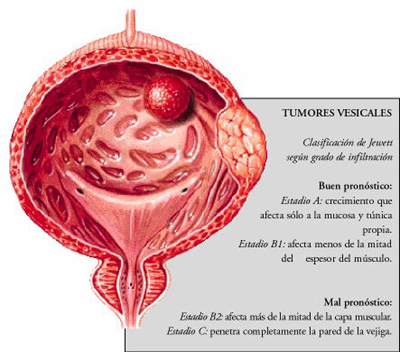 El cáncer de vejiga se produce cuando se desarrollan células malignas en el revestimiento de este órgano. Representa el 2% de todos los cánceres. Es el tumor más frecuente del tracto urinario y habitualmente se presenta en la sexta y séptima décadas de la vida, aunque existe una tendencia a manifestarse en pacientes cada vez más jóvenes. En la mayoría de los casos está originado por factores externos.
El cáncer de vejiga se produce cuando se desarrollan células malignas en el revestimiento de este órgano. Representa el 2% de todos los cánceres. Es el tumor más frecuente del tracto urinario y habitualmente se presenta en la sexta y séptima décadas de la vida, aunque existe una tendencia a manifestarse en pacientes cada vez más jóvenes. En la mayoría de los casos está originado por factores externos.Hay tres tipos que son: carcinoma de las células de transición el cual comienza en las células en la capa de tejido más interna de la vejiga, carcinoma células escamosas que comienza en dichas células y adenocarcinoma que comienza en las células glandulares(de secreción).
FACTORES DE RIESGO Y CAUSAS:
Las causas principales son el consumo de tabaco y las ocupaciones de riesgo en el caso de personas que trabajan en lugares expuestos a la presencia de sustancias cancerígenas.
Los factores de riesgo más importantes son como hemos dicho anterior mente el consumo de tabaco y ciertos productos químicos cancerígenos. El riesgo al igual que en el cáncer de colon, también aumenta con la edad y con los antecedentes familiares.
Otros factores de riesgo se dan en las personas que han padecido lesiones por esquistosomiasis urinaria, irritación o infección crónica de la vejiga.
SÍNTOMAS:
No existe una sintomatología específica para el cáncer de vejiga aunque la mayor parte de las veces se detecta por la presencia de sangre en la orina(hematuria), aunque a veces para confirmar su presencia se necesita realizar un examen microscópico de la orina.
Otros síntomas son, escozor o dolor durante la micción y necesidad urgente y frecuente de orinar, síntomas que son muy parecidos a los de una infección de orina y que a veces se pueden confundir o darse las dos a la vez.
DIAGNÓSTICO:
Para llevar a cabo un diagnóstico lo primero es observar la historia clínica y realizar un examen físico, a continuación realizaremos un análisis de orina. Otras de las pruebas son:
- Citoscopia: puede realizarse con anestesia local o general.
- Biopsia.
- Ecografía.
- Urografía intravenosa.
TRATAMIENTO:
Como para otros cánceres el tratamiento se basa en:
- Cirugía
- Quimioterapia.
- Radioterapia.
- Terapia intravesical.
En tipos de tumores profundos es necesario colocar mediante vía quirúrgica un reservorio a modo de vejiga cuando se haya extirpado este órgano. La quimioterapia es utilizada o bien antes de la cirugía para disminuir el tamaño del tumor, o bien tras la operación para prevenir nuevos bultos.
La Vejiga.
 La vejiga forma parte del sistema urinario. Es un órgano con forma de globo, situado en la pelvis, que se encarga de recoger y mantener la orina hasta su expulsión a través de la uretra. Es el elemento más anterior de las vísceras pélvicas. Aunque se sitúa en su totalidad en la cavidad pélvica cuando está vacía, se expande en sentido superior hacia el abdomen cuando está llena.
La vejiga forma parte del sistema urinario. Es un órgano con forma de globo, situado en la pelvis, que se encarga de recoger y mantener la orina hasta su expulsión a través de la uretra. Es el elemento más anterior de las vísceras pélvicas. Aunque se sitúa en su totalidad en la cavidad pélvica cuando está vacía, se expande en sentido superior hacia el abdomen cuando está llena.La vejiga, como parte principal del sistema urinario, almacena la orina que ha generado el riñón. Éstos, filtran los desechos de la sangre, producen la orina y la envían a la vejiga a través de dos conductos llamados uréteres. Cada cierto tiempo, la orina sale de la vejiga a través de otro tubo, la uretra. La uretra es distinta en los hombres y en las mujeres.
domingo, 28 de noviembre de 2010
Cáncer de Colon.
 |
| Cáncer Colon. |
El colon y el recto acumulan sustancias de deshecho, ya que es donde se almacenan las heces antes de ser expulsadas, por este motivo es un lugar propicio para que el cáncer aparezca, por esto es importante una dieta equilibrada que facilite el tránsito intestinal al máximo.
La gran mayoría de los tumores malignos colorrectales se desarrollan sobre lesiones ya existentes de la mucosa, como pueden ser pólipos o enfermedades inflamatorias. El cáncer que aparece en la mucosa sana es excepcional.
El tipo más frecuente es el adenocarcioma, aunque existen otros, pero son menos frecuentes. El adenocarcinoma aparece en el 90-95% de los casos y se produce en la mucosa que recubre el interior del colon y el recto.
FACTORES DE RIESGO Y PREVENCIÓN:
Las causas exactas no son conocidas,pero existen ciertos factores que incrementan la posibilidad de padecer cáncer de colon rectal. Si se padecen pólipos, su detección precoz y extracción es importante. Alguno de los factores de riesgo, algunos de los cuales podemos evitar, son los siguientes:
- Edad: aunque las personas jóvenes también pueden ser afectadas por esta enfermedad, este es más frecuente en personas que rondan los 50 años.
- Predisposición genética.
- Enfermedades inflamatorias intestinales previas como por ejemplo la colitis ulcerosa o enfermedad de Crohn.
- Estilo de vida: es muy importante, ya que una vida sedentaria y un excesivo consumo de alcohol y tabaco pueden llevarnos a padecer esta enfermedad.
- Dieta: una dieta demasiado grasa, baja en fibra ,frutas y verduras no ayuda a evitar este cáncer, por lo que hay que llevar una dieta sana y equilibrada rica en verduras y frutas, estas poseen carotenoides, los cuales tienen funciones beneficiosas como la lucha contra la formación de tumores y refuerzo del sistema inmune.
SÍNTOMAS:
Muchos de los casos no presentan síntomas, sin embargo los siguientes pueden ser indicio de esta enfermedad:
- Sensibilidad y dolor abdominal en la parte baja del abdomen.
- Sangre en las heces.
- Cambio del ritmo de desposiciones.
- Oclusión intestinal.
- Heces delgadas.
- Anemia inexplicable.
- Pérdida de peso.
- Tenesmo o sensación de evacuación incompleta.
Lo primero es acudir a un médico si notamos alguno de los síntomas anteriores, aunque no siempre indican cáncer, es bueno prevenir. Lo primero es la historia clínica del paciente junto con análisis de sangre y orina para ver el estado del paciente, a continuación se llevarán a cabo las siguientes pruebas:
| Tacto Rectal. |
- Tacto rectal.
- Sigmoidoscopia.
- Colonoscopia: permite observar la mucosa de todo el colon y recto mediante endoscopio.
- Estudio genético.
- Enema de bario con doble contraste.
- Prueba de sangre oculta en heces.
TRATAMIENTO:
Los tratamientos que más se realizan son: cirugía, quimioterapia y radioterapia, aunque en ocasiones también la inmunoterapia.
- Cirugía: único tratamiento con capacidad curativa en este cáncer. La técnica quirúrgica que se emplee dependerá de donde este el tumor.
- Quimioterapia: Consiste en la administración de medicamentos que destruyen o dañan células cancerosas. Existen varias vías de administración, pero las más frecuentes son la vía oral y la intravenosa. Se realiza como terapia adyuvante sumada a la cirugía.
- Radioterapia: Empleo de rayos de alta energía, como rayos X para destruir o disminuir el número de células cancerosas. Es un tratamiento local. Se utiliza principalmente en este tipo de cáncer cuando el tumor esta unido a otro órgano o tejido de forma que impide su extirpación mediante cirugía.
- Inmunoterapia: Consiste en estimular o restaurar las propias defensas inmunitarias del organismo. Para ello se emplean productos naturales o fabricados en el laboratorio.
El Colon.
El colon es un órgano que forma parte del sistema digestivo, el cual nos permite comer y utilizar la comida como combustible para el organismo, es importantes tener un colon sano.
El colon se extiende hacia arriba desde el ciego y consta de colon ascendente, transverso, descendente y sigmoide. Sus segmentos ascendente y descendente son retroperitoneales y los segmentos transverso y sigmoide son intraperitoneales. A continuación del sigmoide está el recto.
El colon se extiende hacia arriba desde el ciego y consta de colon ascendente, transverso, descendente y sigmoide. Sus segmentos ascendente y descendente son retroperitoneales y los segmentos transverso y sigmoide son intraperitoneales. A continuación del sigmoide está el recto.
martes, 23 de noviembre de 2010
Cáncer de Pulmón: Causas, Síntomas, Diagnóstico y Tratamiento.
CAUSAS:
La causa principal es el tabaco, dado que el cáncer de pulmón incremento notablemente al igual que incremento el consumo de tabaco. El humo va a parar al aire con su elevada concentración de carcinógenos y es inhalado tanto por fumadores como por no fumadores.
 La exposición al gas radón combinada con el hábito de fumar aumenta el bastante el riesgo de padecerlo.
La exposición al gas radón combinada con el hábito de fumar aumenta el bastante el riesgo de padecerlo.
La predisposición genética es importante, dado que puede estar causado por mutaciones del ADN heredadas de los progenitores.
El hecho de haber padecido enfermedades que producen daño pulmonar como la tuberculosis también es otro factor determinante, al igual que en trabajos como el de la minería, debido a la inhalación de ciertas sustancias que van a parar al pulmón. Otra de las causas puede ser el déficit o exceso de vitamina A.
SÍNTOMAS:
En sus etapas iniciales suele ser asintomático, pero algunos de los síntomas que nos ponen en alerta para el diagnóstico de esta enfermedad son:
Sólo un 15% de los casos se detectan en sus etapas iniciales porque la enfermedad aún no presenta síntomas.
Existen distintas pruebas diagnósticas que visualizan los tumores pulmonares en las distintas etapas.
El historial médico del paciente es lo primero para valorar los antecedentes tanto familiares como personales. A continuación se lleva a cabo la exploración física teniendo en cuenta los síntomas que presenta el paciente y un análisis de sangre, este análisis se realiza para comprobar si hay alguna alteración celular a nivel de otros órganos.
Se llevan a cabo diversas pruebas, pero una biopsia del tejido pulmonar sirve para confirmar o desmentir un posible diagnóstico de cáncer, las demás son:
Es importante estadificar el cáncer de pulmón debido a que el tratamiento depende de su estadio y del tipo que sea. Las formas de tratamiento son las siguientes:
La causa principal es el tabaco, dado que el cáncer de pulmón incremento notablemente al igual que incremento el consumo de tabaco. El humo va a parar al aire con su elevada concentración de carcinógenos y es inhalado tanto por fumadores como por no fumadores.
 La exposición al gas radón combinada con el hábito de fumar aumenta el bastante el riesgo de padecerlo.
La exposición al gas radón combinada con el hábito de fumar aumenta el bastante el riesgo de padecerlo.La predisposición genética es importante, dado que puede estar causado por mutaciones del ADN heredadas de los progenitores.
El hecho de haber padecido enfermedades que producen daño pulmonar como la tuberculosis también es otro factor determinante, al igual que en trabajos como el de la minería, debido a la inhalación de ciertas sustancias que van a parar al pulmón. Otra de las causas puede ser el déficit o exceso de vitamina A.
SÍNTOMAS:
En sus etapas iniciales suele ser asintomático, pero algunos de los síntomas que nos ponen en alerta para el diagnóstico de esta enfermedad son:
- Tos crónica o dolor en tórax que no desaparece y que puede ir acompañado de expectoración.
- Disnea, que es la dificultad respiratoria o falta de aire.
- Silbidos en la respiración.
- Tos o esputos con sangre. Este es un síntoma significativo de esta enfermedad.
- Ronquera o hinchazón en cara y cuello.
- Pérdida de peso.
Sólo un 15% de los casos se detectan en sus etapas iniciales porque la enfermedad aún no presenta síntomas.
Existen distintas pruebas diagnósticas que visualizan los tumores pulmonares en las distintas etapas.
El historial médico del paciente es lo primero para valorar los antecedentes tanto familiares como personales. A continuación se lleva a cabo la exploración física teniendo en cuenta los síntomas que presenta el paciente y un análisis de sangre, este análisis se realiza para comprobar si hay alguna alteración celular a nivel de otros órganos.
Se llevan a cabo diversas pruebas, pero una biopsia del tejido pulmonar sirve para confirmar o desmentir un posible diagnóstico de cáncer, las demás son:
- TC: Son más sensibles que las radiografías de tórax para detectar los tumores cancerosos en la etapa inicial. Proporciona información precisa acerca del tamaño, forma y posición del tumor.
- Resonancia Magnética: Las imágenes de esta son similares a la anterior,pero aún más precisos para detectar la propagación de este cáncer a cerebro o médula espinal.
- Tomografía por emisión de positrones (PET): emplea un indicador radiactivo sensible y de baja dosis que se acumula en tejidos cancerosos.
- Citología de esputo: se examina al microscopio para ver si contiene células cancerosas.
- Broncoscopia: poco rentable cuando los tumores se sitúan en la periferia del pulmón, ya que en estos casos es muy difícil llegar a la lesión para tomar muestras.
- Mediastinoscopia.
- Biopsia médula ósea: normalmente se toma de la parte posterior del hueso de la cadera y se estudia para ver si existen células cancerosas.

Es importante estadificar el cáncer de pulmón debido a que el tratamiento depende de su estadio y del tipo que sea. Las formas de tratamiento son las siguientes:
- Cirugía: suele utilizarse en los primeros estadios de la enfermedad. Se recurre a este tratamiento siempre que la totalidad del cáncer se pueda extirpar y los estados cardíaco y respiratorio del paciente toleren la eliminación y permitan llevar a cabo la cirugía. Se denomina de formas diversas dependiendo de la zona extirpada, por ejemplo, denominamos lobectomía a la extirpación de un lóbulo del pulmón y neumonectomía a la cirugía que quita todo el pulmón.
- Radioterapia: Para la eliminación de células cancerosas y reducir el tamaño del tumor. Se suele emplear en el cáncer de pulmón para aliviar la obstrucción de las vías respiratorias principales y también como tratamiento paliativo para aliviar los síntomas de la enfermedad.
- Quimioterapia: Consiste en el uso de medicamentos para eliminar células cancerosas.Esta es la primera opción en la mayoría de los cánceres microcíticos (de células pequeñas). Puede administrarse como tratamiento principal o como terapia de ayuda a la cirugía. También podemos emplear este tratamiento antes de la cirugía para reducir el volumen del tumor.
Cáncer de Pulmón. Tipos y Prevención.
El cáncer de pulmón consiste en un crecimiento anormal de las células del mismo, pero también puede propagarse por metástasis desde otras partes del cuerpo al pulmón. Es el cáncer más frecuente tanto en varones como en mujeres y la causa más frecuente de muerte por cáncer.
La enfermedad se produce habitualmente en las paredes internas de los bronquios y al crecer puede obstruir el paso del aire y alterar la respiración.
TIPOS:
Existe dos tipos principales de cáncer de pulmón:
El 25% de los casos diagnosticados ya presenta ganglios linfáticos afectados, aun en estadios iniciales, aproximadamente el 30% de los pacientes con cáncer de pulmón no microcítico mueren tras la resección completa del tumor, debido a la presencia de metástasis indetectables al diagnóstico.
PREVENCIÓN:
Para prevenir el cáncer de pulmón lo mejor es evitar que esta aparezca, porque un diagnóstico precoz de este cáncer no es como el de otros, como por ejemplo el de mama, en el de pulmón no se puede evitar la muerte ni el aumento de la supervivencia en la mayoría de los casos.
La principal forma de prevenir el cáncer de pulmón es dejar de fumar o evitar el humo del tabaco, pero también es importante evitar los posibles productos cancerígenos que pueda haber en el ambiente habitual.
Hay que tener en cuenta la edad de los pacientes y la masa corporal, ya que llevar una vida activa y no sedentaria ayuda a prevenir esta enfermedad, así como evitar la exposición a altos niveles de contaminación, radiación y asbesto.
La enfermedad se produce habitualmente en las paredes internas de los bronquios y al crecer puede obstruir el paso del aire y alterar la respiración.
TIPOS:
Existe dos tipos principales de cáncer de pulmón:
- Cáncer no microcítico (de células no pequeñas). Tiende a ser tratado, a parte de con quimioterapia y radiación, mediante cirugía y láser. Destacamos tres tipos: Cáncer de células escamosas del pulmón: amenudo crecen más lentamente que otros tipos, por lo general comienza cerca de un bronquio central y representa el 31% de los cánceres de pulmón; Adenocarcinoma:la mayoría están asociados al hábito de fumar cigarrillos, sin embargo, entre los no fumadores también es la forma más frecuente. Este se origina, por lo general, del tejido pulmonar periférico; Carcinoma pulmonar de células grandes: representa aproximadamente el 10,7% de todas las formas de esta enfermedad. Los tumores crecen con rapidez cercanos a la superficie del pulmón. Tienden a expandirse de forma rápida a otras zonas.
- Cáncer microcítico (de células pequeñas).Normalmente se trata con quimioterapia y radiación. Representa el 15% de todos los carcinomas. Crece rápidamente, este tiende a aparecer en vías aéreas de mayor calibre.
El 25% de los casos diagnosticados ya presenta ganglios linfáticos afectados, aun en estadios iniciales, aproximadamente el 30% de los pacientes con cáncer de pulmón no microcítico mueren tras la resección completa del tumor, debido a la presencia de metástasis indetectables al diagnóstico.
PREVENCIÓN:
Para prevenir el cáncer de pulmón lo mejor es evitar que esta aparezca, porque un diagnóstico precoz de este cáncer no es como el de otros, como por ejemplo el de mama, en el de pulmón no se puede evitar la muerte ni el aumento de la supervivencia en la mayoría de los casos.
La principal forma de prevenir el cáncer de pulmón es dejar de fumar o evitar el humo del tabaco, pero también es importante evitar los posibles productos cancerígenos que pueda haber en el ambiente habitual.
Hay que tener en cuenta la edad de los pacientes y la masa corporal, ya que llevar una vida activa y no sedentaria ayuda a prevenir esta enfermedad, así como evitar la exposición a altos niveles de contaminación, radiación y asbesto.
Los Pulmones.
Son dos órganos respiratorios, esponjosos y ligeros, los más grandes del organismo, que se encuentran situados en la cavidad torácica, no son exactamente iguales debido a la localización del corazón. El pulmón derecho es mayor que el izquierdo y se divide en tres porciones, mientras que el izquierdo está dividido en dos porciones y es más pequeño que el derecho. El aire entra y sale de los pulmones a través de los bronquios principales, que son ramas de la tráquea.
Las arterias pulmonares llevan sangre desoxigenada a los pulmones desde el ventrículo derecho del corazón, la sangre oxigenada retorna a la aurícula izquierda a través de las venas pulmonares.
La pleura es una membrana que recubre los pulmones, los protege y les proporciona elasticidad.
Las arterias pulmonares llevan sangre desoxigenada a los pulmones desde el ventrículo derecho del corazón, la sangre oxigenada retorna a la aurícula izquierda a través de las venas pulmonares.
La pleura es una membrana que recubre los pulmones, los protege y les proporciona elasticidad.
lunes, 22 de noviembre de 2010
Cáncer de Piel.
El cáncer de piel no es una única enfermedad,es un conjunto de enfermedades neoplásicas, pero todas muy diferentes entre ellas. Está producido por el desarrollo de células cancerosas en cualquiera de las capas de la piel.
El cáncer de piel puede ser fundamentalmente de tres tipos:
FACTORES DE RIESGO:
Estos varían según los distintos tipo de cáncer, pero los mas comunes incluyen: la exposición al sol y quemaduras solares, ciertas características físicas como tener ojos claros, piel blanca y cabellos rubio o rojizo, también los antecedentes familiares incrementan el riesgo y la edad, ya que los cánceres de piel no melanomas son más comunes después de los 40 años.
Entre estos se encuentran otros factores, pero aún así existe el riesgo de padecer esta enfermedad.
PREVENCIÓN:
Podemos prevenirlo reduciendo la exposición al solar, utilizando fotoprotectores y repitiendo su aplicación cada 2 o 3 horas, dependiendo también del nivel de protección que usted se aplique, también con ropa de protección como gorros o gafas solares y muy importante evitar el sol entre las 10am y las 4pm, empleando sombrillas en la playa y haciendo revisiones periódicas por un dermatólogo, aunque, como ocurre con el cáncer de mama, realizar un autoexamen una vez al mes es importante para un diagnóstico precoz.
SÍNTOMAS:
 Pueden tener apariencias distintas, pueden ser pequeños, brillantes, escamosos o ásperos y rojos entre otras cosas. La regla del ABCD puede ayudar a reconocer las características de un melanoma:
Pueden tener apariencias distintas, pueden ser pequeños, brillantes, escamosos o ásperos y rojos entre otras cosas. La regla del ABCD puede ayudar a reconocer las características de un melanoma:
DIAGNÓSTICO:
Basándose en síntomas que presente la piel y la historia clínica, si existe alguna anomalía, hay que llevar a cabo una biopsia para analizar el tipo de células que presenta el tejido. Pero la biopsia se realizará de un tipo u otro dependiendo del lugar donde se encuentre la alteración y del tipo que sea:
TRATAMIENTO:
Una exploración minuciosa y detallada del dermatólogo es suficiente para realizar un diagnóstico precoz de lesiones premalignas e indicar un tratamiento en función del tipo de lesión.
El cáncer de piel puede ser fundamentalmente de tres tipos:
 |
| Lunares normales VS Melanomas. |
- Carcinoma basocelular: Es el tipo más común de cáncer de piel, se desarrolla a partir del crecimiento anormal de las células en la capa inferior de la epidermis
- Carcinoma de células escamosas: Supone un 20% de los cánceres de piel. Se produce por cambios en las células de la capa intermedia de la epidermis.
- Melanoma: Es la forma menos común, pero la más peligrosa. Se presenta en lo melanocitos.
FACTORES DE RIESGO:
Estos varían según los distintos tipo de cáncer, pero los mas comunes incluyen: la exposición al sol y quemaduras solares, ciertas características físicas como tener ojos claros, piel blanca y cabellos rubio o rojizo, también los antecedentes familiares incrementan el riesgo y la edad, ya que los cánceres de piel no melanomas son más comunes después de los 40 años.
Entre estos se encuentran otros factores, pero aún así existe el riesgo de padecer esta enfermedad.
PREVENCIÓN:
Podemos prevenirlo reduciendo la exposición al solar, utilizando fotoprotectores y repitiendo su aplicación cada 2 o 3 horas, dependiendo también del nivel de protección que usted se aplique, también con ropa de protección como gorros o gafas solares y muy importante evitar el sol entre las 10am y las 4pm, empleando sombrillas en la playa y haciendo revisiones periódicas por un dermatólogo, aunque, como ocurre con el cáncer de mama, realizar un autoexamen una vez al mes es importante para un diagnóstico precoz.
SÍNTOMAS:
 Pueden tener apariencias distintas, pueden ser pequeños, brillantes, escamosos o ásperos y rojos entre otras cosas. La regla del ABCD puede ayudar a reconocer las características de un melanoma:
Pueden tener apariencias distintas, pueden ser pequeños, brillantes, escamosos o ásperos y rojos entre otras cosas. La regla del ABCD puede ayudar a reconocer las características de un melanoma:- Asimetría.
- Bordes irregulares.
- Color: si el color del lunar es uniforme y sus tonalidades varían desde un marrón a canela, e incluso azul o rojo.
- Diámetro: por lo general, aunque no siempre, suelen tener 6 mm de ancho.
DIAGNÓSTICO:
Basándose en síntomas que presente la piel y la historia clínica, si existe alguna anomalía, hay que llevar a cabo una biopsia para analizar el tipo de células que presenta el tejido. Pero la biopsia se realizará de un tipo u otro dependiendo del lugar donde se encuentre la alteración y del tipo que sea:
- Biopsia por raspado.
- Biopsias incisionales y escisionales: En tumores más profundos. En la incisional solo se extrae una parte para analizarlo en cambio en la escisional se extirpa todo el tumor.
- Biopsia por aspiración con aguja fina: para esto se emplea una jeringuilla con una aguja fina para extraer pequeñas partículas del tumor. Se utiliza para biopsiar los ganglios linfáticos cercanos a un melanoma.
TRATAMIENTO:
Una exploración minuciosa y detallada del dermatólogo es suficiente para realizar un diagnóstico precoz de lesiones premalignas e indicar un tratamiento en función del tipo de lesión.
- Carcinoma de células basales: El tratamiento del mismo varía dependiendo del tamaño, profundidad y localización del tumor. Se extirpa utilizando alguno de los siguientes procedimientos: Raspado, cauterización (quemando), cirugía de Mohs, la criocirugía (congelando) y la radiación.
- Carcinoma de células escamosas: El tratamiento varía dependiendo del tamaño, localización y profundidad del tumor, destacamos los siguientes: escisión, cirugía de Mohs, criocirugía, radiación, cremas con medicamentos para tratar el carcinoma superficial (no sirven si es muy profundo), terapia fotodinámica y raspado por electrodesecación, este último para carcinomas que no sean muy grandes o muy profundos.
- Melanoma: La cantidad del tejido a extirpar depende en su mayor parte de la profundidad del melanoma. Para pacientes en los que el cáncer se ha diseminado a ganglios linfáticos cercanos, el tratamiento con interferón después de la cirugía puede ser útil. Pero el tratamiento es más difícil en los casos en los que el melanoma se ha diseminado más allá de la piel y de los ganglios linfáticos cercanos a otros órganos, aquí ya no tiene cura, por lo que el tratamiento se basa en disminuir el dolor y paliar los síntomas. Para su tratamiento empleamos: quimioterapia, medicamentos como el interferón o interleucina, radiación como tratamiento paliativo del dolor y cirugía.
Suscribirse a:
Entradas (Atom)


















